La digitalisation du parcours patient : enjeux & perspectives
La digitalisation du parcours patient représente une opportunité majeure pour répondre aux enjeux actuels et futurs de notre système de santé. Toutefois, cette transition va bien au-delà de la simple adoption de nouveaux outils. Elle représente un changement de paradigme profond accompagné de défis technologiques et comportementaux, tant pour les professionnels de santé que pour les patients. Dans cet article, nous explorons les principaux enjeux de la digitalisation du parcours patient et leur impact sur l'écosystème santé.
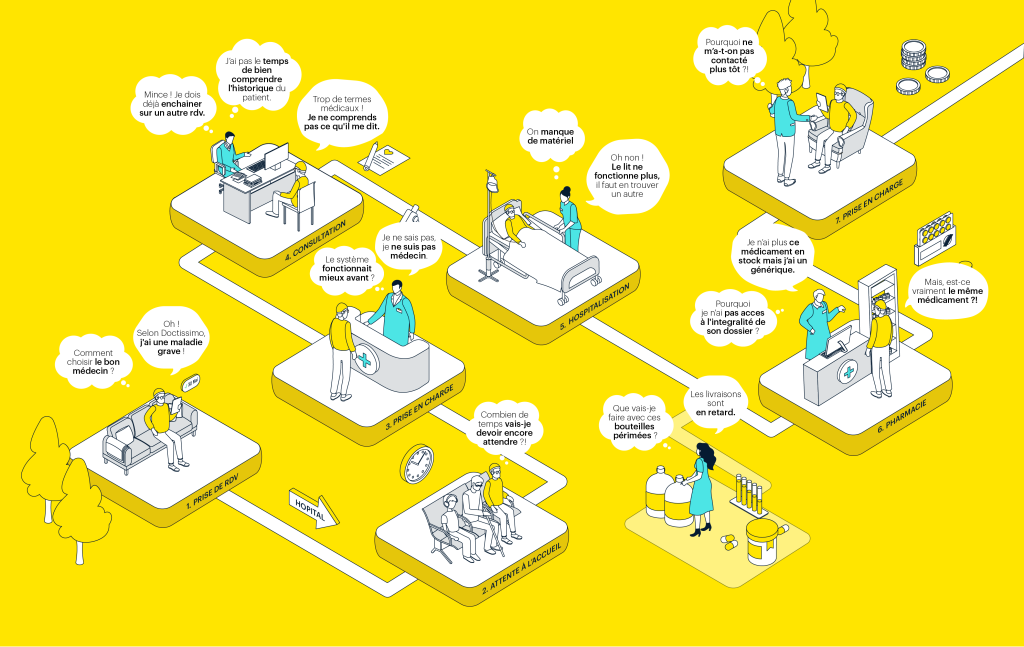
Le parcours du patient comporte typiquement plusieurs étapes clés, de la prévention primaire à la phase de rémission, en passant par l’apparition des symptômes, le diagnostic, le traitement et la gestion de la maladie. En cartographiant ce cheminement sous l’angle du numérique, et notamment du design de services, on découvre alors de nombreux points de contacts numériques entre les patient·e·s et les professionnels de santé.
De la transition vers des dossiers médicaux électroniques à l’adoption de plateformes de télémédecine et d’applications de suivi de santé, diverses solutions numériques sont aujourd’hui intégrées au parcours de soins. En effet, 90% des Français ont déjà utilisé au moins un service ou outil numérique en santé (La Délégation au Numérique en Santé, 2024).
Cependant, ces outils doivent être simples d’usage, sécurisés et répondre aux besoins quotidiens des professionnels de santé. Le tout en tenant compte de l’expérience vécue par les patients et de leurs éventuelles « vulnérabilités ». Autant de défis qui requièrent une approche intégrée, ainsi qu’une coordination efficace entre les différents acteurs de l’écosystème de santé, y compris les entreprises.
Enjeu #1 : L’adoption par les patients
Bien que les patients soient activement impliqués dans leur traitement et leur santé, ils n’ont pas toujours accès aux informations nécessaires pour comprendre leur maladie et gérer leur santé de manière autonome. En réponse à cela, l’intégration d’outils numériques dans les parcours de soins vise à renforcer l’autonomie des patients en leur offrant un meilleur accès à leurs informations médicales, en facilitant la communication avec les professionnels de santé, et en améliorant le suivi de leur santé.
Comment engager les patients avec des outils numériques ?
Pour impliquer efficacement les patients dans leur propre santé, il ne suffit pas de leur fournir des outils numériques. Il s’agit de placer le patient au cœur du processus de soins, en le traitant comme un partenaire à part entière. Cette démarche implique de l’écouter attentivement, de l’éduquer et de l’engager dans l’utilisation de solutions.
On parle alors d’une approche centrée sur le patient, où les solutions conçues tiennent compte des différences individuelles et offrent un soutien personnalisé pour encourager le patient à s’impliquer activement dans la gestion de sa santé.
Afin d’atteindre le bon niveau de personnalisation, le Design de Service peut contribuer à cartographier l’ensemble de l’expérience du patient et les processus opérationnels associés. En adoptant une approche omnicanale, cette vue d’ensemble permet d’identifier les points de friction et les possibilités d’amélioration tout au long du parcours de soins.
Notre collaboration avec Ramsay Santé est une bonne illustration de cette approche ; l’objectif du projet étant de repenser et de digitaliser l’expérience du patient, de la prise de rendez-vous aux soins post-opératoires.
En s’appuyant sur des études approfondies et des tests directs auprès des patient·e·s, l’immersion dans le parcours de soins nous a permis d’appréhender les différentes expériences vécues. Nous avons ainsi pu cartographier les problématiques rencontrées par les patient·e·s et les professionnels, ce qui a conduit à la création de solutions digitales personnalisées et adaptées aux besoins spécifiques de chacun.

Enjeu #2 : L’équilibre phygital du parcours patient
Malgré l’avènement des nouvelles technologies au service de la santé, ces avancées restent des outils qui doivent être au service de l’humain avant tout. Derrière chaque interaction dans le parcours de soins, qu’elle soit numérique ou physique, est ancrée une relation empreinte de confiance entre patient·e·s et professionnels. Ainsi, l’harmonisation des interactions digitales et physiques s’avère essentielle pour naviguer dans la complexité des soins tout en préservant la dimension humaine et relationnelle de la prise en charge médicale.
Comment fluidifier les interactions numériques et physiques au sein des services de santé ?
La notion de « santé phygitale » vise à intégrer harmonieusement les solutions numériques de santé aux soins traditionnels en face-à-face, afin de créer une expérience patient cohérente et fluide.
La collaboration d’ekino avec le groupe Audiens Care illustre parfaitement cette démarche. L’objectif du projet était d’assurer une transition fluide et transparente entre la prise de rendez-vous en ligne et l’arrivée au centre médical. Pour cela, nous avons développé une expérience intégrée où les interactions numériques s’imbriquent sans heurt dans le cadre physique des soins de santé.
La plateforme que nous avons conçue permet aux patient·e·s de prendre rendez-vous en ligne et de recevoir un code QR personnalisé. À leur arrivée, ce code est scanné, dirigeant automatiquement le patient vers le bon étage pour sa consultation, créant ainsi une expérience sans friction, efficacement synchronisée entre les éléments numériques et physiques.
Enjeu #3 : L’interopérabilité des systèmes
L’interopérabilité en santé fait référence à la capacité des différents systèmes de santé à partager des données provenant de diverses sources (applis, logiciels spécialisés, bases de données, etc.). Elle permet aux professionnels de santé d’accéder de manière centralisée aux informations médicales de leurs patient·e·s, facilitant ainsi la prise de décisions.
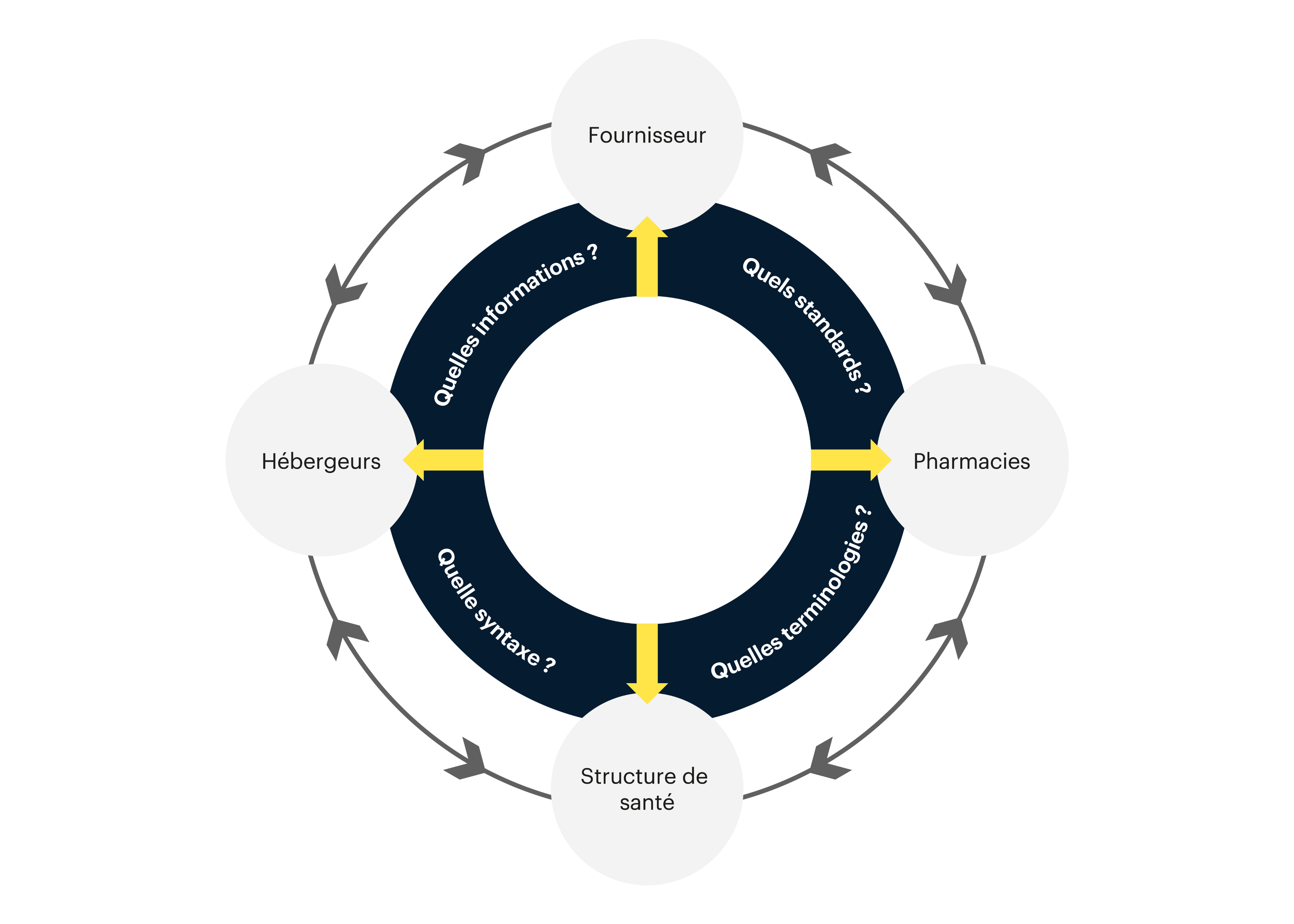
La médecine de demain, qui se veut plus efficace et personnalisée, ne peut se passer d’un système qui exploite efficacement les données. Mais le défi est de taille dans un secteur où une multitude d’acteurs opèrent avec des systèmes logiciels variés et des normes de données différentes. L’hétérogénéité de cet environnement entrave le partage d’informations et compromet la capacité à adapter les soins aux besoins des patients.
Comment promouvoir et faciliter la communication entre les différents systèmes de santé ?
Pour établir l’interopérabilité des systèmes de santé, plusieurs mesures s’imposent. Cela implique notamment l’instauration de normes et de standards de données universels, assurant une communication fluide et harmonieuse entre les différentes plateformes médicales. Dans un même temps, l’introduction d’interfaces de programmation d’applications (API) ouvertes et normalisées joue également un rôle clé afin de faciliter l’échange d’informations entre les systèmes.
Cependant, la réalisation de cette interconnexion harmonieuse ne se résume pas à l’adoption de normes techniques standardisées. Elle nécessite également le développement de passerelles de communication efficaces, la formation des utilisateurs, et le respect des réglementations en vigueur. De ce fait, la question de l’interopérabilité des systèmes est intrinsèquement liée à un autre enjeu clé de la santé numérique, à savoir la sécurité et la confidentialité des données.
Enjeu #4 : La confidentialité et la sécurité des données
L’évolution vers la médecine préventive ouvre de nouvelles perspectives, plaçant les données au cœur d’une approche proactive pour anticiper et prévenir les problèmes de santé.
Mais si ces avancées promettent une plus grande personnalisation des parcours de soins, cette transformation soulève d’importantes questions éthiques concernant la protection et la sécurité des données.
La menace des violations de données est bien réelle, et elle est d’autant plus présente dans la santé. En effet, selon un rapport réalisé en 2024 par l’Agence nationale de la sécurité des systèmes d’information (ANSSI), 10% des établissements publics de santé sont aujourd’hui concernés par ce type d’attaque.
Comment généraliser le partage fluide et sécurisé des données de santé ?
Face à ces préoccupations, il est impératif d’engager la responsabilité de tous les acteurs impliqués dans le traitement des données de santé et d’établir des normes strictes de sécurité de l’information.
Cela passe par le respect des réglementations en vigueur, comme le RGPD, ainsi que l’adoption de bonnes pratiques telles que préconisées par la CNIL. Ces pratiques incluent la transparence dans le traitement, la réduction des données collectées, la limitation de leur conservation dans le temps, le maintien de leur intégrité et confidentialité, ainsi que le respect des droits individuels.
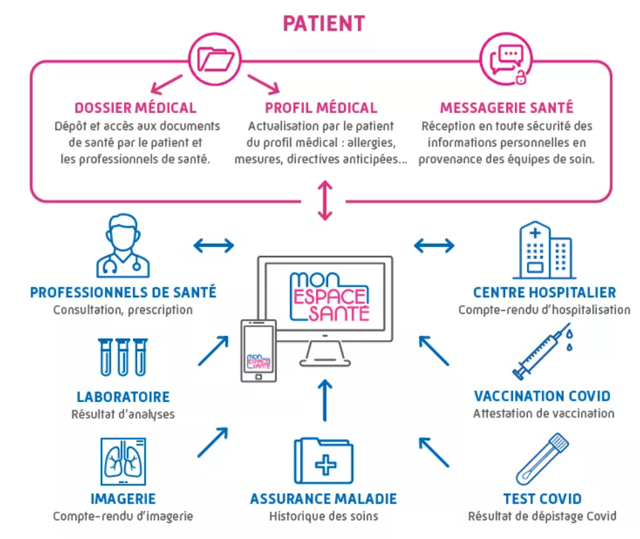
Il est aussi nécessaire de mettre en place des cadres efficaces pour gérer le consentement et les données, permettant aux individus de contrôler les informations partagées et les circonstances dans lesquelles elles le sont. Des initiatives comme « Mon espace santé » ont déjà agi dans cette direction, offrant aux citoyen·ne·s la possibilité de stocker et partager leurs données de santé en toute sécurité, selon leurs préférences.
Les éditeurs de logiciels ont à cet égard un rôle important à jouer en intégrant ces préoccupations dans la conception de solutions numériques. Par conséquent, il est impératif que ces éditeurs soient agréés ou certifiés selon des normes de qualité et de sécurité reconnues, telles que la certification réglementaire des hébergeurs de données de santé (HDS) ou la norme ISO 27001.
Enfin, la réussite de cette transition repose aussi en grande partie sur l’établissement d’une relation de confiance entre les patients, les professionnels de santé ainsi que les entreprises. Pour y parvenir, un effort soutenu de sensibilisation et de formation est nécessaire afin d’éduquer les acteurs aux enjeux technologiques et de susciter une prise de conscience collective.
Enjeu #5 : L’accompagnement des métiers
Bien plus qu’une simple mise à jour technologique, la numérisation des parcours de soins implique un changement culturel et structurel. L’intégration de nouveaux outils numériques peut aussi être déstabilisante et susciter des résistances chez les utilisateurs, soulignant l’importance de garantir leur appropriation par les métiers de la santé.
Alors que 86% des professionnels de santé considèrent le numérique comme une avancée pour eux et leurs patients, 59% estiment avoir un niveau de formation insuffisant en matière de numérique en santé (Cegedim Santé et le CSA, 2021) . Lorsque cela s’ajoute à un manque d’explication et à une compréhension insuffisante, cela peut facilement créer un sentiment de gaspillage de temps, de désintérêt et de perte de confiance.
Comment accompagner les métiers dans l’utilisation de ces nouveaux outils ?
L’enjeu de l’adoption des outils numériques est bien une condition majeure pour développer le numérique en santé. Il s’agit de soutenir les professionnels de santé en leur fournissant les ressources nécessaires pour encourager l’adoption étendue des technologies numériques dans les structures de soins. Cela inclut non seulement la mise à disposition des outils eux-mêmes, mais également un accompagnement dans l’intégration de ces technologies dans leurs méthodes de travail quotidiennes.
En effet, les dispositifs digitaux n’ont bien de sens que s’ils parviennent à accompagner le personnel de santé dans des conditions de travail difficiles et sous une pression souvent intense. Aussi, cela implique une analyse préalable du terrain, une écoute attentive des besoins des utilisateurs, une communication transparente et un engagement envers la collaboration.
Dans cette optique, il est essentiel d’impliquer activement les professionnels de santé dès les premières étapes. Des méthodes telles que les forums de discussion, les sessions de formation et les groupes de travail collaboratifs peuvent encourager un dialogue ouvert et productif. De plus, la cocréation de solutions avec les personnes travaillant sur le terrain peut permettre de s’assurer que les outils développés répondent réellement à leurs besoins.
Conclusion
La digitalisation du parcours patient est une avancée majeure dans le domaine de la santé, mais elle présente des défis techniques et organisationnels importants. La sécurité des données, l’interopérabilité des systèmes et l’engagement des professionnels de santé sont tout autant d’aspects à prendre en compte. Une approche centrée sur l’utilisateur et la collaboration avec les acteurs du numérique s’avère alors essentielle pour garantir le succès de cette transition.
Fondé sur une fusion habile du design, de la data et de la technologie, ekino propose une approche 360° vers la digitalisation des parcours de soins, avec pour objectifs d’optimiser les parcours usagers, simplifier l’usage des systèmes, améliorer l’efficacité opérationnelle et garantir la performance et la sécurité des solutions.
En collaborant étroitement avec les parties prenantes, l’équipe ekino vous guide dans la numérisation du parcours patient et dans l’adoption une approche centrée sur le patient pour des résultats tangibles et durables.
Contact
Vous avez des questions ou souhaitez en savoir davantage sur notre expertise dans le domaine de la santé ?
Contactez-nousLire plus d’articles
-

7 Minutes read
Quel provider cloud pour vos données santé ?
Lire la suite -
7 Minutes read
Le système de santé face à la COVID-19 : quelles leçons à tirer ?
Lire la suite

